
睡眠中に呼吸が一時的に止まってしまう『睡眠時無呼吸症候群』は放置していると危険な病気の一つです。
高血圧や糖尿病、脳血管障害といった合併症を引き起こす恐れがあり、命にもかかわってきます。
この記事では、睡眠時無呼吸症候群を放置する危険性について解説します。
睡眠時無呼吸症候群の重症度や生存率・寿命への影響、病院での治療方法などもまとめているため、ぜひ参考にしてみてください。
睡眠時無呼吸症候群とは

睡眠時無呼吸症候群は、睡眠中に一時的に呼吸が止まってしまう病気のことです。
医学的には10秒以上呼吸が止まる『無呼吸』や呼吸が弱まる『低呼吸』が、1時間当たり5回以上繰り返される状態と定義されています。
無呼吸によって体が低酸素状態になるたびに目が覚める『覚醒反応』が起こるため、窒息死することはありません。
しかし何度も無呼吸状態を繰り返すことによってさまざまな合併症を引き起こす恐れがあります。
睡眠時無呼吸症候群は3タイプに分けられる
睡眠時無呼吸症候群には『閉塞性睡眠時無呼吸症候群』、『中枢性睡眠時無呼吸症候群』、『混合型睡眠時無呼吸症候群』の3つのタイプがあります。
| 閉塞性睡眠時無呼吸症候群(OSAS) | 何らかの原因によって気道が狭まることで起こるタイプ |
| 中枢性睡眠時無呼吸症候群(CSAS) | 気道には問題がなく、脳幹の呼吸制御機能の異常によって起こるタイプ |
| 混合型睡眠時無呼吸症候群 | 上記2つの症状が組み合わさったタイプ |
睡眠時無呼吸症候群の患者の大半は、閉塞性睡眠時無呼吸症候群に分類されます。
中枢性睡眠時無呼吸症候群は脳幹に異常が起きることが原因で発症するもので、その原因は脳卒中や心不全、薬剤などさまざまです。
睡眠時無呼吸症候群の主な症状
睡眠時無呼吸症候群の主な症状は睡眠中に無呼吸状態になることですが、ほかにも以下のような自覚症状がみられます。
| 睡眠中の症状 | いびきをかく 無呼吸状態になる 息苦しさを感じる 夜中に何度も目が覚める 寝汗をかく 夜間頻尿になる |
| 起床時の症状 | 喉が渇いている 熟睡感がない 倦怠感がある |
| 日中の症状 | 強い眠気や疲労感がある 集中力が低下する |
睡眠時無呼吸症候群は睡眠中に何度も覚醒するため、睡眠の質が落ち、日中に強い眠気や疲労感が現れるのが大きな特徴です。
日常生活にも影響を及ぼすレベルの眠気が襲うこともあるため、早期治療が重要になります。
睡眠時無呼吸症候群の原因
睡眠時無呼吸症候群の原因は多岐にわたりますが、主に以下のような原因が挙げられます。
- 肥満
- 顎が小さい
- 舌根沈下
- 飲酒
- 喫煙
- 睡眠薬の服用
- 鼻詰まりがある
- アデノイド・扁桃肥大など
睡眠時無呼吸症候群の患者さんの中で特に多くみられるのが、肥満体型であることです。
喉や舌に脂肪がつくことで上気道が物理的に狭まり、睡眠時無呼吸を引き起こしやすくなります。
また寝る前の飲酒や喫煙、睡眠薬の服用といった生活習慣が原因で発症することもあるため、心当たりがある方は注意が必要です。
睡眠時無呼吸症候群の重症度

睡眠時無呼吸症候群は症状によって軽症・中等症・重症のいずれかに分類されます。
この分類の指標となるのが『AHI(Apnea Hypopnea Index)』で、これは睡眠1時間あたりに確認された無呼吸と低呼吸の合計回数です。
睡眠時無呼吸症候群の重症度は以下の通りとなります。
| AHI | 重症度 |
| 5未満 | 正常 |
| 5以上15未満 | 軽症 |
| 15以上30未満 | 中等症 |
| 30以上 | 重症 |
AHIが30以上の場合は自覚症状がなくても重症の睡眠時無呼吸症候群と診断されます。
また、重症の場合は心血管系疾患の発症リスクが約5倍にまでなるとされており、死亡率を高める原因となるため注意が必要です。
睡眠時無呼吸症候群は重症度によって治療方法が変わってくるため、医療機関で正確な検査・診断をしてもらうことが大切です。
検査方法には簡易検査や精密検査(ポリソムノグラフィー)などがあります。
| 簡易検査 | アプノモニターという小型機器を自宅に持ち帰って自分でセットし、AHIの指標をもとに検査する方法 |
| 精密検査(ポリソムノグラフィー) | 体にセンサーを付けて一晩眠り、脳波や眼球運動、節電図、心電図、血中酸素量などさまざまな項目を検査する方法 |
入院せずに自宅で検査を受けることも可能なため、睡眠時無呼吸症候群が疑われる場合は早めに医療機関を受診しましょう。
睡眠時無呼吸症候群を放置する危険性

睡眠時無呼吸症候群を放置すると、さまざまな合併症を引き起こしたり交通事故の原因になったりします。
具体的な危険性は以下の通りです。
- 交通事故のリスクが高まる
- 糖尿病
- 高血圧
- 心不全
- 慢性腎臓病
- 肺高血圧
- 脳梗塞・脳卒中
- 大動脈疾患
ここでは上記の危険性についてそれぞれ解説します。
交通事故のリスクが高まる
睡眠時無呼吸症候群を発症すると睡眠の質が低下するため、日中に強い眠気が襲うようになります。
この眠気は我慢できないほど強く現れる場合もあり、仕事に支障をきたすだけでなく、運転中に居眠りをしてしまう原因にもなるのです。
実際に睡眠時無呼吸症候群による強い眠気が原因で発生した交通事故の例はいくつもあります。
- 愛知県で大型トレーラーが赤信号の交差点に進入し、横断歩道を横断していた男性が死亡(2008年)
- 渋滞中の首都高速道路でワゴン車にトラックが衝突し、6人が死傷(2012年)
- 路線バスの運転手が居眠り運転により電柱に衝突し、19人がけが(2014年)
このような交通事故が起きた場合、睡眠時無呼吸症候群が原因であっても民事責任・刑事責任を問われることになります。
もちろん命にもかかわるため、早めに治療を行うことが大切です。
糖尿病
睡眠時無呼吸症候群を放置していると、糖尿病の発症や悪化のリスクが高まります。
睡眠の質が低下することで、血糖値を下げるインスリンというホルモンの働きが悪くなることが主な理由です。
さらに睡眠不足になると満腹感をもたらすホルモンであるレプチンの分泌量が減少し、食欲を増やすグレリンというホルモンが増加します。
これによって肥満になりやすくなり、糖尿病の発症リスクが高まるのです。
糖尿病は心筋梗塞や脳卒中のリスクを高める原因となるため、そういった面でも睡眠時無呼吸症候群がもたらす悪影響は大きいです。
高血圧
睡眠時無呼吸症候群になると睡眠中に何度も覚醒するため、交感神経が刺激されて高血圧になりやすくなります。
高血圧の中には降圧剤が効きにくい『治療抵抗性高血圧』と呼ばれるものがあり、睡眠時無呼吸症候群はこの状態を引き起こしやすい傾向にあります。
高血圧は血管や心臓に大きく負担をかけ、心筋梗塞や脳卒中、狭心症などのリスクを高めるため注意が必要です。
心筋梗塞・心不全
睡眠時無呼吸症候群を放置していると、心筋梗塞や心不全のリスクが高まります。
睡眠中に低酸素状態になると、体が酸素を取り込むために心臓が強く働くことが主な原因です。
心臓や血管に強い負荷がかかり続けることで心臓の働きが弱まり、少し歩いただけで息切れしたり疲れやすくなったりします。
心筋梗塞の場合は突然死に至る恐れもあるため、睡眠時無呼吸症候群の疑いがある場合は早めに治療を行うことが大切です。
慢性腎臓病
睡眠時無呼吸症候群を放置すると、慢性腎臓病を発症するリスクがあります。
慢性腎臓病は何らかの腎障害が3か月以上持続する病気のことで、徐々に腎機能が低下していきます。
睡眠時無呼吸症候群の発症リスクを高める要因の一つに肥満が挙げられますが、慢性腎臓病も肥満との関係性が深い病気です。
初期には自覚症状がほとんどなく、症状が進行すると透析療法や腎臓移植などを行う必要性が出てきます。
むくみや貧血、倦怠感、息切れなどが主な症状ですが、これらの症状が現れる頃にはすでに慢性腎臓病がかなり進行している状態のことが多いです。
早期発見・治療を行うためには、定期的に健康診断を受けることが大切になります。
肺高血圧
睡眠時無呼吸症候群を発症することで、肺高血圧のリスクが高まります。
睡眠中に何度も無呼吸状態と覚醒状態を繰り返すことで、肺動脈の流れが悪化することが主な原因です。
肺高血圧になると息苦しさや息切れ、倦怠感、むくみ、失神・ショック状態などの症状が現れます。
症状が進行すると安静時にも呼吸困難や疲労がみられるようになり、どんな身体活動も苦痛が伴うようになります。
完治が難しい病気でもあるため、睡眠時無呼吸症候群の早期治療により予防することが大切です。
脳梗塞・脳卒中
睡眠時無呼吸症候群を発症すると、脳梗塞や脳卒中の発症リスクが高まります。
無呼吸状態によって体が低酸素状態になると血液の流れが悪くなり、脳に酸素や栄養素が届きにくくなることが主な理由です。
さらに無呼吸状態と覚醒状態の繰り返しで高血圧を招きやすくなり、脳の血管が詰まったり破れたりする事態につながってしまうのです。
脳梗塞や脳卒中は突然死のリスクがあり、一命をとりとめたとしても言語障害や麻痺といった後遺症が残ってしまう恐れもあります。
大動脈疾患
睡眠時無呼吸症候群を放置していると、大動脈疾患を発症するリスクが高まります。
大動脈疾患とは、血管に強い負荷がかかり続けることによって大動脈に生じる病気のことです。
前触れなく大動脈が破裂し、大量出血によって死に至ることもある危険な病気です。
突然胸や背中に強い痛みが走る『大動脈解離』も睡眠時無呼吸症候群により引き起こされることがあり、発症した際は緊急手術が必要となります。
睡眠時無呼吸症候群の生存率・寿命への影響

睡眠時無呼吸症候群を発症すると、合併症の発症によって生存率や寿命に大きな影響を与えます。
合併症の心血管疾患により、1年で100人に1人が死亡する病気です。
睡眠時無呼吸症候群は軽症・中等症・重症と症状によって重症度を分類できますが、中等症以上の場合、10年後の生存率は6〜7割程度ともいわれています。
重症の睡眠時無呼吸症候群の患者さんを対象に行った研究では、適切な治療を行ったグループとそうでないグループとで、心筋梗塞や脳卒中の発症率に大きな差が出たという結果が出ています。
適切な治療を行うことで合併症の発症率を減らすことができ、さらには健康寿命を延ばすことにもつながるのです。
睡眠時無呼吸症候群は合併症の発症によってその後の生存率や寿命に大きな影響を与えるため、合併症を発症してしまう前に早期治療を行うことが重要です。
『夜中に何度も目が覚める』『熟睡感が得られない』『日中に強い眠気を感じる』などの自覚症状がある場合は、なるべく早めに医療機関を受診し適切な検査・診断・治療を受けましょう。
睡眠時無呼吸症候群の治療方法
睡眠時無呼吸症候群の主な治療方法は以下の通りです。
- 生活習慣の改善
- CPAP療法
- マウスピース療法
ここでは上記3つの治療方法について解説します。
生活習慣の改善
睡眠時無呼吸症候群の治療方法の一つに、生活習慣の改善が挙げられます。
具体的な方法は以下の通りです。
- 栄養バランスの整った食事を摂る
- 適度に運動する
- 飲酒や喫煙を控える
- 睡眠薬の服用を控える
特に肥満体型の方は睡眠時無呼吸症候群を発症しやすいため、適正体重を維持することが大切です。
現在肥満体型の場合は栄養バランスの整った食事や適度な運動習慣などにより、適正体重を目指しましょう。
また飲酒や喫煙も睡眠時の無呼吸を引き起こす要因になり得るため、なるべく控えることが大切です。
ただしアルコールやタバコは依存性が高く、自力で禁煙・断酒が難しい場合もあるため、医療機関を受診して適切な治療を受けるとよいでしょう。
睡眠薬を服用中の方は、かかりつけ医に相談してみてください。
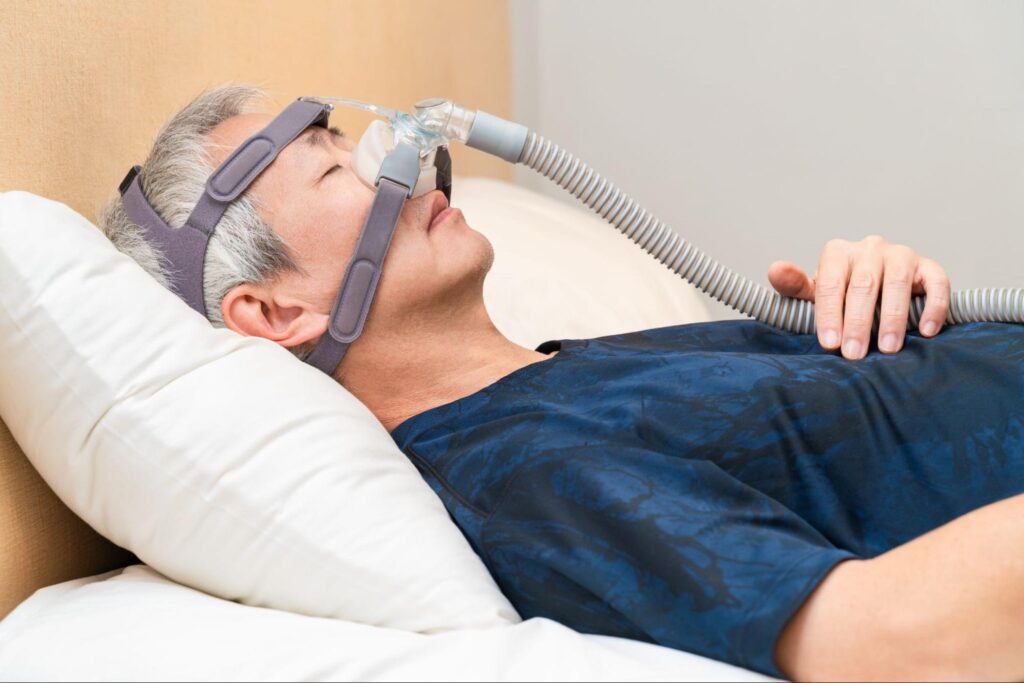
CPAP療法
CPAP療法は専用の機械を鼻に装着し、睡眠中に空気を送り続けることで気道が狭まってしまうのを防ぐ治療方法です。
これにより睡眠中の無呼吸状態が改善され、睡眠の質の向上や日中の眠気・疲労感の軽減などの効果が期待できます。
自宅で行える治療方法ではありますが、月に1回程度の通院が必要となるため、その点は注意が必要です。
マウスピース療法
マウスピース療法は、マウスピースを装着することで下顎を引き出した状態で固定し、舌根が喉に落ちてしまうのを防ぐ治療方法です。
睡眠時無呼吸症候群と診断されていれば、保険適用で治療を受けられます。
CPAP療法とは異なりマウスピース自体がかなり小さいため、旅先などにも持ち運びできる点が大きなメリットです。
ただし症状が軽症〜中等症の場合に適した治療方法となっているため、重症の場合はほかの治療方法を検討する必要があります。
まとめ
睡眠時無呼吸症候群を放置すると、心筋梗塞や心不全、脳梗塞、脳卒中、大動脈疾患といったさまざまな合併症を引き起こす恐れがあります。
発症する病気によっては突然死につながる恐れもあるため、そうなる前に睡眠時無呼吸症候群の治療を行うことが大切です。
下高井戸パール歯科クリニック・世田谷では、マウスピース療法によるいびき改善に関するお悩み相談を受け付けています。
いびきや睡眠時無呼吸症候群にお悩みの方は、ぜひ当院まで気軽にご相談ください。
#無呼吸症候群 #重症の無呼吸症候群 #無呼吸症候群放置



